2026調剤報酬改定で、薬局はセルフメディケーション機器を置くことが必要になりましたが、ある講演でこのような話がされたそうです
厚労省の講演会
「ちっちゃい薬局ばっかりあってもしょうがないので」
「リフィルに関して血圧計もないのにそんなところに任せられるか?と医師から意見もあり追加しました」聞くに耐えないな。。。
— かち (@kzmrn891) March 7, 2026
これまで日本のリフィルの仕組みが明らかにおかしいことは、Xで以前より指摘していましたが、血圧計設置はリフィル対応のために考えているのであれば、やはりこれまでの経緯を指摘しないといけないと思いました。
これまでの投稿を再構成し、ガラパゴスな日本のリフィル処方の仕組みの問題点をまとめました。
1.リフィル処方箋はどのように始まったか
リフィル処方箋については中医協でしばしば取り上げられていました。
2022年改定の議論でも、当初は分割調剤と並べて比較する程度での紹介にすぎませんでした。
しかし、予算編成過程で当時の厚労相と財務相の大臣折衝で突然導入が決定。
2022年1月26日に開催された中医協で、2022年の改定の短冊の中でリフィル案が示され、導入が決まったのです。
一方で、「医師による計画的な管理と薬剤師の継続的な服薬支援が前提になる」といった条件があることから、おそらく厚労省の方?は、今回、血圧を測るのに必要でしょとかになったのだと思います。
リフィル処方箋とは?:通院負担軽減と医療費適正化
(薬事日報 2026.02.06)
https://www.yakuji.co.jp/entry127957.html
そこで改めて、2021年12月8日に開催された第503回中医協の資料と議事録を確認したところ、分割調剤と並べて比較する程度での紹介にすぎませんでした。
議事録
https://www.mhlw.go.jp/stf/shingi2/0000205879_00149.html
資料
https://www.mhlw.go.jp/content/12404000/000863579.pdf
一方で、次のような発言が出され、おそらくこれらの意見がリフィルにおける情報提供の必要性が求められたのだと考えています。
有澤委員(日薬):
(前略)分割調剤のデメリットとして「手続が煩雑」ということが一番の理由となっており、現場の話を聞くと、処方箋様式が負担となっているところであります。分割調剤が現場で運用しやすくなるよう様式変更すべきと考えます。例えば、トレーシングレポートの利活用を前提に、3枚連記ではなく、1枚の処方箋様式にし、一定期間内の処方箋の反復利用を可能にすることがよいと考えます。
これらについて最も大切なことは、分割調剤を必要とする患者に対して、医療機関と薬局、医師と薬剤師の適切かつ確実な連携のもとで実施することが必要です。
池端委員(日本慢性期医療協会):
こういう長期処方で、リフィルも含めて、薬剤の副作用等を判断しやすいということがありますけれども、仮に薬局で長期処方による副反応等々を判断した場合、あるいは患者さんからいろいろな疑義が来た場合に、医療機関に返すということが必要になってくると思うのです。そこがしっかり担保していなければいけないかと思います。
有澤委員もおっしゃったように、ここが医師と薬剤師の連携がしっかりあることが条件になってくると思いますけれども、実際に分割調剤を行って医療機関に戻すということがどの程度の割合で行われているのか。本当に行われているのかどうかということも含めて、もし情報があれば教えていただきたいと思います。
いずれにしても、そういう医師と薬剤師とでしっかりした連携のもとに、しかも病診連携のもとにということで、極めてまれな例としての分割調剤、リフィルということのメリットを生かす、そういったことでないと、分割調剤を進めるありきではないかということで、意見として言わせていただきます。
こういった意見が交わされた背景には、前回の薬機法改正で、フォローアップと処方医への情報提供が求められたことによると思います。
そして2022年1月26日に開催された中医協で、2022年の改定の短冊の中でリフィル案が示され、導入が決まりました。
この回以降の議事録を確認しましたが、リフィルについて、委員からの意見はほとんどありませんでした。
やはり、政治で決まったことに異論は唱えることは難しいのだと思います。
2.ガラパゴスな日本のリフィル処方箋
いわば政治決着で決まったリフィルの導入ですが。制度の実効性があるものとするために行われたのが、この厚生労働科学研究です。
リフィル制度は導入が急に決定されたため、詳細な運用ルールや患者評価などの方法論が未整備のまま令和4年度4月から始動した。そのため、リフィル制度がどのように実施されているか、安全性が確保されているか、運用上の課題はないか等々を検討する目的で実態調査を行った。
リフィル処方箋に係る薬局薬剤師による処方医へのより有効な情報提供等に関する手引きの作成についての調査研究
(令和4(2022)年度 厚生労働科学特別研究)
https://mhlw-grants.niph.go.jp/project/161716
総括研究報告書
https://mhlw-grants.niph.go.jp/system/files/report_pdf/202206034A-soukatsu.pdf
まず行われたのが、リフィル処方箋応需における全国調査です。
報告書冒頭でも、「わが国における令和4年度診療報酬改定において、症状が安定している患者について医師と薬剤師による適切な連携の下、一定期間内に処方箋を反復利用できるリフィル処方箋の仕組みが新たに設けられた。しかしながら、薬局において、リフィル処方箋を応需する場合の処方医への情報提供や受診勧奨等の留意事項については、新たに示されたものはない。」と、今回の見切り発車での導入に対してのルールづくりに苦心していたことが伺えます。
調査の結果、医師である研究者らからは
・従来型処方箋の応需対応とリフィル処方箋の応需対応を同一と見なして薬学管理を行っていては安全性の確立はできないだろう。
・リフィル処方箋を応需する際には、全国的に均一で標準的なフォーマットを使用し、どのようにシステマティックに確認作業(心身状態の評価)を実施すればよいか、どのような評価方法で行えばよいか、またそれを実践するためにはどのようなトレーニング(研修)を薬剤師は受講し学習すべきか等々が避けられない課題
と指摘。
また分担研究では、安全性の確保という観点から、リフィル制度で最も重要な対人業務は継続して薬剤交付を行う可否の判断プロセスが必要であることが指摘されました。
そして研究班内の専門医らは「リフィル制度では処方医が最も欲しい情報は服薬状況である」という意見で一致、リフィル処方箋による薬剤交付時に患者評価が行われるよう「薬剤別の評価シート」が開発されたのです。
また、「来局した患者の心身の状態を網羅的に正確に評価し、継続して薬剤交付を行うか、あるいは受診勧奨するか、などについて患者状態を簡にして要を得た内容を処方医へ報告する必要がある」として、継続して薬剤交付する可否の結果に関する「フォローアップ報告書」が開発され、処方医への報告が求められたのです。
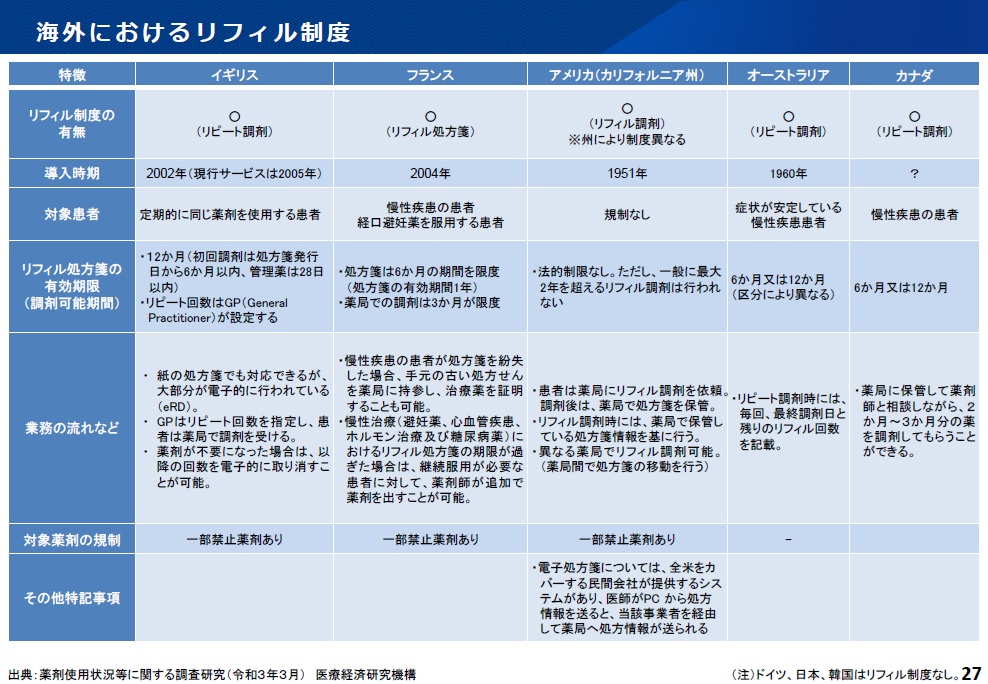
一方で、研究班は米国のリフィル制度の現地調査を行いました。
- 継続して薬剤交付する客観的な判断プロセスはどのようなものか
- 医師と薬剤師の適切な連携がどのように行われているか
即ち、研究班が考えたことが海外でも行われているかどうかの確認でした。
その結果、次のようなことが明らかになったのです。
国のリフィル制度では、患者が何らかの自覚症状を副作用と認識しそれをカウンターで申し出る、あるいは訴えたりした場合は臨機応変に薬剤師が対応しているという回答であった。実際、薬局の見学でもそのように行われていた。従って、薬剤交付時には決まった客観的な判断プロセスはなく、あるいはルーチンに実施される薬剤交付ための確認の行為はなかった。米国のリフィル制度において、フォローアップ報告書というものは存在していなかった。
リフィル処方箋を応需し患者の服薬状況、副作用の有無、心身の状態などの情報を得て整理して処方医へ報告することは実施されていなかった。
「適切な連携」をどのように考えるかによるが、少なくとも「医師と薬剤師の緊密な連携」は認められなかった。
というものでした。
研究班にとってはこの研究結果は意外だったのでしょう。
研究班は米国の動きにこう指摘し、米国のやり方を強く否定し、日本のやり方があるとしました。
米国には「リーフレットで説明したので、何かあればあなた(患者)から申し出なさい」から示唆されているように、医療における「自己責任」という考え方や文化がある。
わが国でリフィル制度が開始されたばかりで米国流の運用方法では安全性は担保できないだろう。
わが国の医療制度、医療文化、安全性確保への積極的な関与などから日本流の運用方法が必要不可欠と考えられた。
として、日本式のリフィルの仕組みを強引に規定してしまったのです。
“refill”の意味するところは「補給」にすぎません。
リフィル処方=症状安定ではないでしょうか。
フォローアップとかアセスメントの必要はあるかもしれないがそれはごく一部。
でも、日本独自のこういった解釈を広めたため、こういう言説も広く行われるようにもなってしまいました。
無言で薬を渡す、配慮ない質問……、想像とはほど遠かった実態
リフィル処方の普及を阻むのは、医療機関と薬局とのコミュニケーション不全
リフィル処方が普及しない一因は薬局にある
(日経メディカル 2024.07.03)
https://medical.nikkeibp.co.jp/leaf/mem/pub/series/shintaniguchi/202407/584853.html
僕がリフィル処方をほぼ中止した理由
(日経メディカル 2025.05.28)
https://medical.nikkeibp.co.jp/leaf/mem/pub/series/shintaniguchi/202505/588812.html
このコラムを読んで思うのは、外来患者さんのフォローアップは誰が行うべきかということにもぶち当たります。
薬剤師が補完的に行うことは有意義ですが、せいぜい服用状況と副作用の有無の確認だけだと思います。
一方で、患者情報が限られれる中、薬剤師が薬の効果などの確認をし、それをもとにどこまで指導ができるのかとも思います。
それでも通院患者のフォローアップが必要であるというのであれば、その中心は医師ではないでしょうか?
「いや、それは薬剤師が職能を発揮する主要な業務」だという意見はあると思いますが、連携という名の報告やリソース、コストをかけてどれだけ費用効果があるのかどうかも考える必要もあります。
米国や欧州が積極的に取り組まないのは、外来患者の診療の下請けのようなことよりも、本来業務である生活者に向けたファーストアクセスへの対応が重要だと考えているのではないでしょうか。
突き詰めると通院患者も入院患者と同じようすべきというのが、先の薬機法改正と国が求める業務も影響していると考えます。
また、背景には地域包括ケアシステムの名の下に、医師中心、医師お任せの日本の医療文化にあると思います。
これらもしっかり改めていくことも必要ではないかと考えています。
参考:
2022年度診療報酬改定 リフィル処方箋導入で継続的な薬学管理を 上限は3回に
(ミクスOnline 2022.01.27)
https://www.mixonline.jp/tabid55.html?artid=72462
この記事はX記事としても投稿しています。
2026年03月08日 18:15 投稿